.jpg)
本文摘自<常春月刊>487期
文:張金堅(乳癌防治基金會董事長)
對於早期乳癌治癒方針而言,目前最大目標在於考量復發風險,進而決定治療的強度及方式,期盼達到治癒的目標。賴小姐42歲上班族,已婚,洗澡時發現左邊胸部乳房有硬塊,至門診求診,初步檢查結果,賴小姐左側乳房腫塊2.5公分,同側有淋巴結轉移病理檢測為HER2陽性,荷爾蒙受體陽性,由於賴小姐尚未停經,是屬於年輕的HER2陽性早期乳癌。針對此族群的乳癌病人,要如何能達到最佳療效和提升存活率,是本期專欄討論重點。
台灣乳癌現況
依據國民健康署於2023年08月23日所發佈的109年癌症登記資料顯示,每年有逾萬名婦女罹患乳癌,逾2913名婦女死於乳癌,相當於每天約42名婦女被診斷罹患乳癌,8位婦女因乳癌而失去寶貴性命,是我國女性癌症好發率首位,平均34.4分鐘,即有一位女性被診斷罹患乳癌。且台灣乳癌好發年齡發生高峰約在45~69歲之間,較歐美年輕約10歲。
統計亦顯示,早期乳癌的5年平均存活率將近9成,有些乳癌第零期和第一期病人的5年存活率更接近100%,而乳癌第四期之五年存活率則跌至3成6,顯示及早確診治療的重要性,因而政府近年來極力推廣乳癌篩檢,大幅增加早期乳癌被診斷出來的機率約增30%,儘早治療也幫助提升早期乳癌的治癒率,死亡率降低41%。
早期HER2陽性乳癌
以乳癌的分期(圖一)而言,「早期乳癌」的定義:美國國家癌症研究院(NCI)對早期乳癌的定義為腫瘤未擴散出乳房或腋下淋巴結,包括乳管原位癌及第I、IIa、IIb、IIIa期乳癌。乳癌

隨著醫藥學技術的進步,醫師根據患者的乳房組織切片檢查之病理報告中,雌激素受體(ER)、黃體激素受體(PR)、第二型人類表皮生長因子受體(HER2)、癌症生長指數(Ki-67)等,了解患者乳癌細胞的重要特性,來區分乳癌的亞型,再依不同乳癌亞型給予不同治療策略。HER2是一種生長因子,它在正常情況下幫助調節細胞生長和分裂,在某些情況下,HER2陽性指的是乳癌細胞表面有過多的HER2受體會使HER2蛋白過度表現,導致乳癌細胞快速生長和惡化的風險增加,被視為較差的乳癌預後因子,有很高的復發和轉移的機會。
臨床上HER2陽性乳癌的判斷,是在癌細胞膜上的HER2蛋白量經免疫組織化學染色(IHC)後,依其價數表現量呈現「0、1+、2+、3+」等4種結果。3價(+3)即為「HER2 陽性乳癌」,而對 2價(+2)會再用螢光原位雜交分析(FISH)檢測,如果橘色陽性亮點多,則屬於適用目前抗HER2標靶藥物的「HER2 陽性乳癌」(如圖二)。
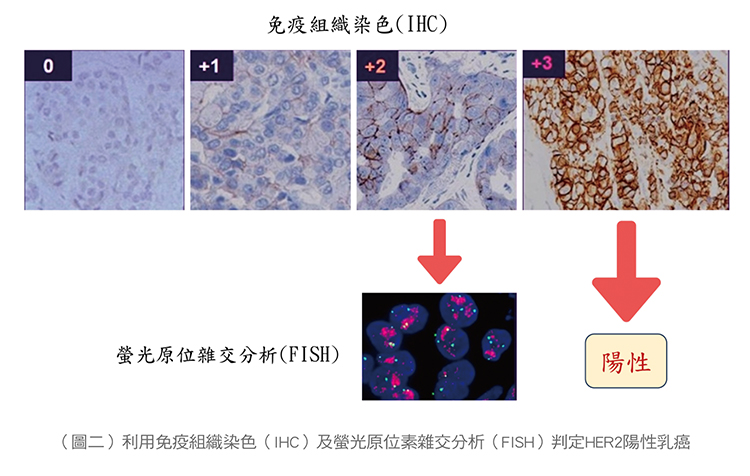
HER2陽性乳癌約佔所有乳癌病例的20~25%,約略每四個患者就有一個會是HER2陽性乳癌患者,雖然HER2陽性乳癌惡性程度較其他亞型乳癌高,但同時提供了針對HER2陽性乳癌進行標靶治療的機會,提升乳癌治療的成效。
對於早期乳癌治癒方針而言,目前最大目標在於考量復發風險,進而決定治療的強度及方式,期盼達到治癒的目標。最直接的治療手段則是透過手術將腫瘤移除,同時視病況合併化療、標靶治療或局部放射治療等輔助治療來消滅殘存的癌細胞,減少日後復發或轉移的風險。
什麼是前導性輔助治療?
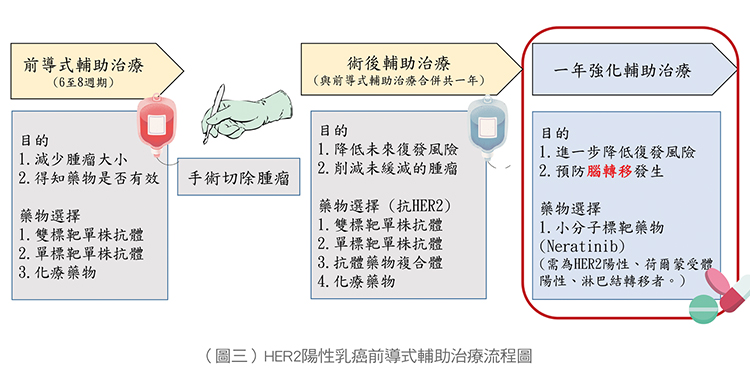
目前針對HER2陽性早期乳癌的治療策略,大部分的治療方式比較偏向在術前先給予「前導性輔助治療」(Neoadjuvant therapy),這樣的目的主要在縮減腫瘤大小,同時評估藥物治療是否有效果,然後再進行手術,將腫瘤切除。
目前在前導性輔助治療中常見的抗HER2標靶藥物,以大分子單株抗體型態的雙標靶或單標靶藥物合併化療為主,將腫瘤縮小,即可縮小手術範圍,對患者身心健康和外觀很有助益。先降低腫瘤期別,再進行手術,提高保留乳房的機會並為病人帶來更好的預後,同時術前輔助性治療也有助分析哪種藥物適合患者,提升預後。
在6~8個週期含抗HER2標靶單株抗體的前導輔助治療後如見腫瘤縮小,甚至消失,且在手術切除的乳房組織和淋巴結上沒有檢測出癌細胞,代表前導性輔助治療有效,此現象稱為「病理完全緩解」;但若在完成含抗HER2標靶的前導輔助治療後,術後組織上仍可見癌細胞,代表藥物無法完全消滅癌細胞,稱之為「未達病理完全緩解」,此時就需考慮更換藥物,選擇其他種類的標靶藥物進行後續治療。
對於已接受前導輔助治療且成功達到病理完全緩解的HER2陽性早期乳癌患者,代表先前選擇的藥物治療是有效的,可繼續接受包含單或雙標靶的術後輔助治療(手術前和後的抗HER2標靶藥物治療需合用共達一年)與術後定期的追蹤觀察,預防日後復發。
若不幸的在前導輔助治療後未達病理完全緩解,這種情況下,醫生將根據個體情況考慮進一步的治療選擇,可能包括其他標靶治療或接受新一代抗體-藥物複合體,持續治療後來降低復發風險。(如圖三)
目前健保有給付15種癌症標靶藥物、對應8種癌症。肺癌、乳癌、大腸直腸癌和卵巢癌等癌症類別有較多的標靶藥物可使用。目前還未決定哪些癌症、哪段治療療程可適用基因定序給付,「給付要針對有效的藥,以及給付時機,看是終身一次給付,或是其它治療方式無效後才給付,這些牽涉給付人數多寡,會影響全額或部分給付,這些都環環相扣」。日本、南韓目前已經將次世代基因定序有條件納保,日本是鎖定常規治療無效的患者才給付次世代基因序列,韓國則是採取每人一次的定額給付。
早期乳癌會再復發嗎?
HER2早期乳癌的治療雖以治癒為治療目標,研究顯示,完成單株抗體術後輔助治療的患者在十年追蹤期間有約三成的患者會復發,顯見治療完成的HER2陽性早期乳癌長期仍有復發風險。
雖是如此,近年來乳癌治療醫學的持續進步,對疾病機轉研究越是深入,對於不同程度惡性的HER2陽性早期乳癌,也有不同治療策略的改變,當單標靶、雙標靶抑制的效果不如預期,或針對病人復發風險不同而需要更佳的治療效果,小分子抗HER2藥物的強化輔助治療為HER2陽性早期乳癌的治療增添一個有利的武器,除了是術後輔助治療中抗HER2單株抗體治療的完美搭配外,也是術後抗HER2輔助治療的強力後援,形成由外而內依序進行的治療策略。
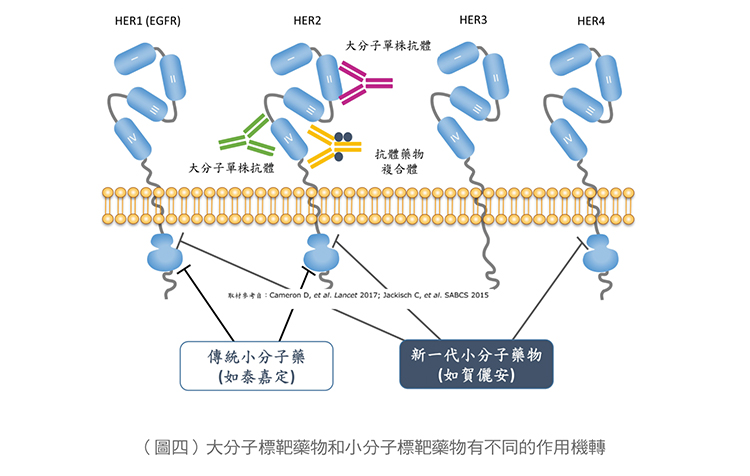
為HER2陽性的早期乳癌病患降低更多的復發或轉移風險,得到最佳的臨床效益,有關大分子單株抗體的標靶藥物及小分子抗HER2藥物(激酶抑制劑其作用機轉如圖四及表一)。

小分子標靶藥物強化輔助治療
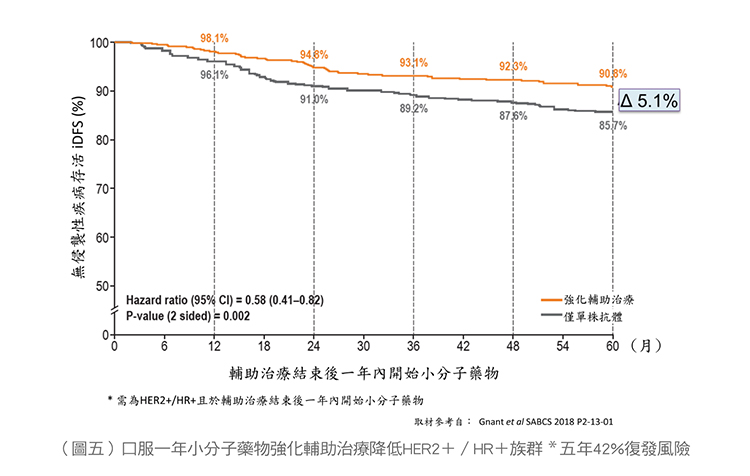
HER2陽性早期病人若在前導輔助治療中未達病理完全緩解、荷爾蒙受體陽性、淋巴結有轉移的病人皆是屬於復發高風險的族群。根據一項國際多中心,隨機,雙盲之大型第三期臨床試驗ExteNET結果顯示,於術後輔助治療後再接續一年的強化輔助治療與未接受強化輔助治療(Neratinib,賀儷安)的病人相比較,5年復發風險可以降低4成,且8年內發生死亡的風險也顯著降低超過5成(如圖五、圖六此藥於2017年已獲美國FDA核准,並於2020年底正式在台灣上市)。
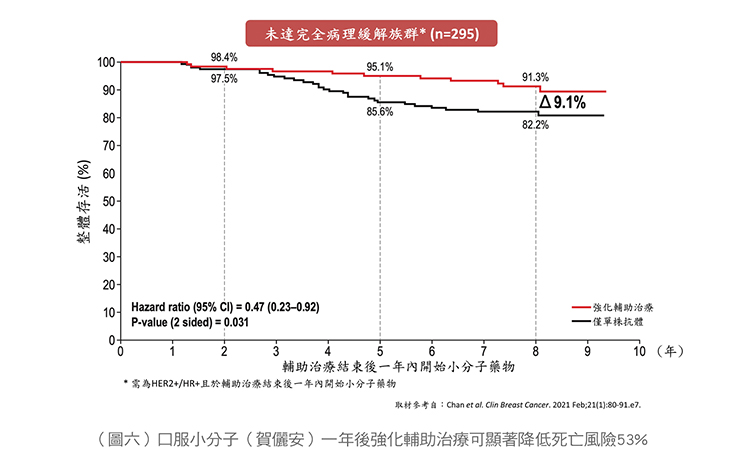
此外,HER2陽性乳癌也有較高的機率發生腦轉移,一旦腦轉移發生,存活率將受到影響。研究結果顯示HER2陽性乳癌的術後輔助療法,包含雙標靶、抗體藥物複合體,皆無法顯著改善腦轉移發生的風險。強化輔助治療所使用的小分子標靶藥物(Neratinib,賀儷安)是目前被証實可通過血腦屏障的抗HER2標靶藥物,可幫助高風險族群病人降低腦轉移的發生機率,可使HER2陽性且荷爾蒙受體陽性的乳癌5年內發生腦轉移與死亡的風險降低近6成;對於病理未達完全緩解的高風險族群發生腦轉移與死亡風險更可降低近8成。顯示多使用一年的小分子標靶藥物(Neratinib,賀儷安)的強化輔助治療,可以進一步預防HER2陽性早期乳癌發生腦轉移之風險。
結論
相對於在前導輔助治療與術後輔助治療中的抗HER2單株抗體藥物皆須以注射的方式給予治療,小分子標靶藥物(Neratinib,賀儷安)的強化治療則提供口服的方式做給藥,方便省事,除了可以提供更好預防復發或轉移的效果外,更幫助病人可以快速回復正常的生活。
乳癌第0~2期的五年存活率平均高達94%,對於早期乳癌,治癒已不是最大的問題。然而,HER2陽性乳癌是一種對治療具有挑戰性的乳癌亞型,在現代醫學治療下仍有超過1成左右在術前輔助治療病理已達完全緩解的HER2陽性早期乳癌病人在五年內發生復發,醫療的進步為手術前後提供了多種治療方法,除了可以提供HER2陽性早期乳癌更好的治療效果外,對於HER2陽性的早期乳癌具轉移高風險的病人若可在手術前後的輔助治療之後,考慮再接續一年的強化輔助治療,除可積極降低未來的復發與腦轉移的風險外,更可以為HER2陽性的早期乳癌病人帶來最佳的治療效益。
延伸閱讀:
。面對棘手三陰性乳癌別慌,不再沒藥可用,1藥物能對抗癌細胞、延長存活期
。家族沒人有乳癌,我應該也沒事吧?常喝豆漿、吃豆乾容易得乳癌?沒檢查沒事,一檢查就罹癌?



